por Ermengol Punsola | Dic 5, 2012 | tratamientos
En el compás de espera para decidir a acabar al formación en Rehabilitación somatosensorial empecé a hablar de esto en España con compañeros y conocidos. Uno de ellos fue Rafa Torres quien como presidente de la SEFID se interesó por el tema y con quien finalmente decidimos preparar unas Jornadas con AETEMA y la SEFID de dolor neuropático para compartir conocimientos y dar a conocer este tipo de patologia entre los fisioterapeutar. Estas jrnadas tubieron lugar en la Universidad Gimbernat.


Para dichas jornadas tuve que preparar dos ponencias: una sobre evaluación del dolor neuropático y otra para presentar en “sociedad” la rehabilitación somatosensorial. Me propuse estudiar a fondo este procedimiento con el fin de facilitar la comprensión de este proceder y por otro lado poder dar la talla mostrando este tratamiento con unos fundamentos claros y concisos. No fue una tarea fácil ya que habia una gran cantidad de literatura escrita sobre el tema. Entre todos conseguimos unas fantásticas jornadas dónde se pudo escenificar los fundamentos y los múltiples abordajes para tratar estas complicaciones dolorosas. Personalmente para mi fué un éxito poder compartir palestra con unos monstruos como Jordi Serra, Joaquim Casañas, Rafa Torres, Xavier Navarro, Èlia Gonzalez, … y desde luego aprendí un montón.
Con Rafa, Carlos y Arturo de la SEFID descubrí cual era la literatura más actualizada referente al tratamiento del dolor y las nuevas tendencias en rehabilitación. Especialmente me fascinó Lorimer Moseley a quien empecé a leer con esmero y emoción.
Descubrí que era este autor uno de los principales exponentes mundiales sobre el abordaje del dolor y para mi orgullo profesional era un fisio!!!, un profesional de la rehabilitación y no un médico. Analizando sus trabajos descubrí que sus estudios se centraban en el SDRC tipo 1 y que por tanto no era el mismo paciente diana para quien iba dirigido el tratamiento de rehabilitación somatosensorial. Este último se dirigía más a los pacientes dónde la lesion nerviosa era detectada y por tanto eran neuralgias y SDRC tipo 2. Significava que en el ámbito del tratamiento del dolor, a parte de los tratmientos médicos, las lesiones que afectaban al Sistema nervioso especialmente al periférico y que tenían la capacidad de generar disfunciones del sistema somatosensorial: hipoestesias, alodinias, neuralgias, … no tenian un abordaje claro con otras técnicas de reeducación. Observando esto me permitió tomar conciencia de la importancia que el abordaje de la rehabilitación somatosensorial podía tener.Estaba ofreciendo una opción de tratamiento para esos doloroes que no disponian de técnicas claras de abordaje terapéutico.
Los dolores neuropáticos podían llegar a afectar al 6% de la población, y de ellos según las estadísticas del centro de rehabilitación somatosensorial, los SDRC tipo 2 representaban un 98% de ellos. La población diana para la rehabilitación somatosensrial era muy amplia.
Con los tratamientos descritos por Lorimer Moseley y el NOI group juntamente con los tratamientos de somatosensorial descritos por Claude Spicher conseguíamos cubrir un abanico de pacientes con dolor que hasta entonces no podíamos abordar: los dolores neuropáticos y los Síndromes de dolor regional complejo tipo 1 y 2.

Mientras tanto, En mi práctica clínica iba aplicando la metodología y empezaba a tener resultados más buenos con pacientes que me habían sido derivados por otros problemas. En ellos, después de evaluar, detectábamos la presencia de lesión nerviosa y de dolor neuropático. Recuerdo especialmente 3 de ellos en los que conseguimos a través de la rehabilitación somatosensorial desbloquear los tratamientos posquirúrgicos en los que el dolor había sido responsable de toda la discapacidad funcional. En uno de estos csos recuerdo que el paciente después de casi 2 años de tratamiento infructuoso en otors centros, la rehabilitación somatosensorial me permitió neutralizar los dolores en 2 meses y permitiendo que el paciente pasara de un 80% de disfunción medida con el DASH a practicamente un 20%. EL paciente pasó de tener una alodinia en la que le molestava hasta el soplar la piel, a tener una piel hipoestésica sin ningún tipo de dolor.
Con mucho ánimo y ya estrenado en la metodologia en Septiembre del 201 inaguramos un nuevo servicio en nuestra clínica: La Unidad de dolor neuropático dónde se abordaban aspectos de imagineria motora gradual y de rehabiltación somatosensorial: http://www.fisioterapia-punsola.com/es/servicios/8/Dolor-neuropático/presentacion
Era un nueva apuesta clara a la progresión de las profesiones de la rehabilitación. Los fisioterapeutas y terapeutas ocupacionales podíamos aportar a los tratamientos del dolor y mejorar el estado de salud de muchos pacientes que sufrían dolor crónico!!! Debíamos dar acceso a la población a estas metodología.

Entretanto descubrí las redes, con Carlos Castaño como lazarillo: los Bloggs, FSR, HandFun, Algo grande se avecina, … La profesión se despertaba, sedienta de conocimiento y de accesibilidad a la información. Yo con esta formación en rehabilitación somatosensorial podia aportar cosas útiles para mi profesión: la fisioterapia.

Cada vez más gente me pedía información sobre esta metodología, qué podía hacer yo? Quería compartirlo pero con rigor y conocimiento de causa y por eso me plantee acabar esta formación y pedir permiso al autor para poder impartir algún curso en España. Con este afán fui a hacer el tercer y último curso de Rehabilitación somatosensorial.
Esta vez el título del módulo era la relación terapéutica y las complicaciones dolorosas. Un curso que se planteaba con más evidencias científicas y herramientas para gestionar mejor la relación del terapeuta con pacientes aquejados de dolor.
El curso arrancó con un psicoterapeuta que forma parte del equipo de Friburgo: Frédéric Soum. Juntamente con Claude nos presentó la importancia de la relación del terapeuta con el paciente. Nos dijo que el paciente con dolor era “la emoción” que etimológicamente significa movimiento, impúlso afectada por ese dolor. Nos hizo fijarnos que el dolor crea distancia entre el paciente y su entorno y que ese dolor era centrípeto y genera incomprensión. Vimos cómo elterapeuta no está exento de esa relación y que ese dolor y su vivencia acaba sedimentando en el terapeuta, quien ya no podia vivir con indiferencia la realidad del paciente. Mientras nos hablaba de las diferentes maneras de comportarse el apciente nos abrió los ojos a que cualquier persona que tenga un door crónico de más de 60 puntos en la escala de Mc Gill es sisceptible de sufrir alteraciones psicológicas, y que evidentemente el terapeuta que trabajase con ellos debia ser capaz de gestionar esta relación: El objetivo final era poder abordar al paciente para que mejorara y por tanto evitar cualquier factor desequilibrante para el tratamiento.

Cuánta razón!!! La importancia no era qué tipo de alteración padecía el paciente si no cómo ésta podía influenciar sobre el tratamiento y por tanto como podía llegar a bloquear el abordaje terapéutico. Con razón el centro de Rehabilitación somatosensorial disponían de un asesoramiento regular en este ámbito.
Me vinieron a la memoria esos pacientes que me explicaban cada día síntomas diferentes, esos que mostraban inseguridad, esos que eran resistentes a las propuestas no conocidas, a esos que parecían no querer curarse, qué fácil era afirmar que «tenian un perfil psicológico» cuando la realidad era que me ponian delante mis propias limitaciones en su abordaje….. Cómo no me había dado cuenta antes de que eso formaba parte de la fisioterapia.

Que bien hizo mi exalumno José Miguel Aguililla que ya mientras era estudiante de montar un blog de abordaje biopsicosocial!!! el si que comprendió rápido lo que era la fisioterapia. Mi responsabilidad como fisio pasaba por asegurar que mi paciente fuere cual fuere su perfil pudiera beneficiarse del tratamiento hasta el final. Mi misión era impedir que, determinados perfiles de pacientes quedaran abandonados a la suerte de su estado emocional por el sólo hecho de ser pacientes con dolor crónico. En este enfoque no cabían egos se exigía humildad, perseverancia y mucha mano izquierda. Era una vuelta de 180 grados en mi conciencia como profesional: el protagonista el paciente y el fisio el vehículo de la recuperación, y las circunstancias sólo circunstancias!!! Que gran descubrimiento y que shock.
La segunda parte del curso era sobre complicaciones en los tratamientos, y os podeis imaginar que en el ámbito del dolor crónico encontrábamos las mayores complicaciones dónde las haya. Una mejora en la estrategia del tratamiento y una mejor comprensión en la clínica era la clave para no embarrancar en el intento: Cómo comunicar con el paciente, cómo comunicar con el equipo tratante, como evaluar y objetivar: medir, medir y seguir midiendo, era la única garantía del éxito. No dejar el tratamiento a la intuición si no a la certeza y al razonamiento clínico. De esta manera podiamos mostrar nuestras dificultades y Claude nos iva solucionando las dudas sobre nuestros propios errores. En este curso cada pregunta generava una respuesta y una evidencia que ellos ya habian tenido en cuenta, medido y demostrado. Fué fantástico, sabéis porque?
Porque La rehabilitación somatosensorial consiguió evidenciar que:
1.- Entendí porque a un terapeuta de mano le era imprescindible la rehabilitación somatosensorial ya que practicamente 1/4 parte de las lesiones sucedian en el departamento braquial. Pero a la vez era una herramienta de gran utilidad para tratar el resto del cuerpo, de hecho el sistema somatosensorial es uno. Aqui teneis als estadísticas de las 1528 hipostésias tratadas durante 5 años por el equipo de Friburgo y su distribución por departamentos cutáneos
| Trigeminal |
46 |
| Occipital |
35 |
| Cervical |
30 |
| Braquial |
334 |
| Dorsointercostal |
79 |
| Lumboabdominal |
48 |
| Lumbofemoral |
54 |
| Crural |
151 |
| Férmoropopliti |
679 |
| sacro |
72 |
2.- Gran parte de los dolores neuropáticos estában relacionados con una lesión del sistema nervioso y eran reales, según las estadísticas de Friburgo representaban un 98% por tanto a pesar de que por encima de C1 tengamos el descodificador, en el hardware teniamos la puerta de entrada al tratamiento.
3.- Simultáneamente con las neuralgias, otros síntomas podian aparecer que indivcaban lesión axonal. Entre ellas las hipostesias y alodinias. Al tratar la alodinia SIEMPRE debajo de ella encontramos la hipostesia. Esto sugeria al autor la hipótesis que el dolor neuropático pudiera tener relación con las fibras A beta sensitivas y no sólo con los nociceptores.
4.- En sus publicaciones mostraban que tratando la hipostesia y mejorando la sensibilidad el dolor neuropático reducia.
5.- que para que un paciente mejore al menos al 50% basta con tratar a 1,5 pacientes NNT (mientras que con medicación estamos alrededor de 3,8 con neurontin, 3,3 con lyrica, 2,6 con oxintin).
Una vez concluida la formación le comenté a Claude que en España había mucha gente que quería más información sobre la metodología de trabajo, ya que suscitaba mucho interés en el abrordaje del dolor crónico. La imposibilidad que él pudiera venir en un futuro cercano me llevó a preguntarle si tenia inconveniente en que hiciera difusión del método a lo que él no puso ninguna objeción. Así pues aquí me tenéis, escribiendo mis experiencias en estos posts en el blog de elterapeutademano.wordpres.com Y evidentemente, poniéndome a vuestra disposición para si alguno de los lectores de este blog quiere información adicional: no dudéis en contactarme a vicens@fisioterapia-punsola.com.
adjunto una web dónde podeis obtener alguno de sus artículos:
http://www.somato-rehab.com/scientific-studies/
por Ermengol Punsola | Nov 25, 2012 | tratamientos
Este seminario iba dedicado específicamente al dolor y a entender su presencia, vaya a debía colocar las ideas en su lugar. Empezó con una puesta a plano: Cuales eran los estadios del dolor neurogénico? O preguntado de otra manera, se puede clasificar el comportamiento doloroso como una progresión?
Había establecido una escala bien definida de estadios de dolor neurógeno en los que se incluían conceptos como neuralgia, alodinia, hipoestesia, intermitencia, permanencia, Síndrome de dolor regional complejo… vaya un sinfín de palabrejas que querían decir dolor.
Uno de los puntos clave para empezar a entender el tema era sobre el estadio más grave: el Síndrome de dolor regional complejo:
Después de años oyendo hablar de distrofias, algodistrofias, DSR, Sudeck, causalgias… Cuál era cada una?, es lo mismo?, que es qué? Que aportaban estos términos para poder abordar un buen tratamiento? Nada era la respuesta!!! Resulta que en los 90 ya se había abandonado su uso. Manda huevos!!! Yo acabé el 96 y a mi, en la universidad nadie me dijo nada!!! Anda que no hemos tenido todos derivaciones desde entonces con esas palabrejas mágicas. Escritas en mayúsculas, como quien escribe una sentencia de CULPABLE. Siempre implicaba una reacción instantánea de terapeutas, un paso hacia atrás, un suspiro, como quien habla de la peste… maldito cajón de sastre, lleno de niebla y sin contenido, cuantos pacientes no tratados por desconocimiento de su lesión!!!
Ahora se le llamaba Síndrome de DOLOR Regional Complejo (SDRC), con todas las letras. Esto ya nos aclaraba muchas cosas: Punto nº 1 Significa que por muy mala pinta que tenga, si no hay dolor, no lo es.

Izquierda: Mano con alteración trófica y sin dolor, derecha: evolución en 1 semana…
Punto 2, de ellos hay de 2 tipos: SDRC tipo 1 y tipo 2. Para entenderlo, lo mejor es explicarlo a la inversa, empezando por la tipo 2: Dolor con alteraciones vegetativas + lesión del SN. Si no se localiza lesión del SN es tipo 1 (que no significa que esa lesión no esté, significa que no la hemos encontrado). En las estadísticas del Centro de rehabilitación somatosensorial encontraron que de todos los pacientes derivados desde el 2005 el 98% de los SDRC eran tipo 2. Por tanto bien para nosotros!!! Estos pacientes no eran fantasmas del dolor, debían tener lesiones reales, palpables, con nombre y apellido de estructura anatómica: rama, cutánea, rama profunda, tronco nervioso, … El hombre invisible perdió la invisibilidad!!!!!. Estudiando el dolor podías llegar a un diagnóstico claro. Por fin,nO os podéis imaginar que sensación aprender a mirar los ojos del dolor y poder decir: “ahora ya sé quién eres, voy a por ti!!!”.
Los otros estadios de dolor eran fases previas al SDRC con dolor neurógeno con sensación de quemazón interno. La gravedad iba asociada de un lado a su presencia durante el día, eventual, intermitente y permanente yde otro lado había que tener en cuenta si venia asociado con fenómenos negativos ( hipostesia) o positivos (alodinia)
En ese momento entendimos que delante del dolor había que buscar la lesión nerviosa: Cual? Cualquiera: hipostesia, calambrazos, alodinia, paresia, parálisis, … busca!!! Cualquier cosa sugerente de alteración neural.

Aprendimos algo nuevo, que yo ya había observado pero a lo que no le había hecho ni caso hasta el momento: Tratando la alodinia al mejorarla encontraba debajo una hipostesia. En el curso nos mostraron que esa hipostesia formaba parte de las indicaciones de la existencia de alguna alteración neural. Tratando esa hipostesia el dolor neurógeno acababa por desaparecer: “Trata la hipostesia subyacente y el dolor se irá” afirmaba Claude. No estaba seguro de haberlo entendido bien, me lo repitió nuevamente y efectivamente el mensaje era ese. Yo aún no lograba entenderlo. En este curso Claude nos mostró la importancia de entender el mapa del dolor y de la hipoestesia que dibujábamos y nos indicó la importancia de relacionarlo con la anatomía del SNP. Ahí nos presento su segundo libro.

Este señor del país de los Alpes, ni corto ni perezoso había cartografiado más de 1500 pacientes y a través de sus evaluaciones había establecido la norma de distribución cutánea de cada nervio cutáneo. Os imagináis un libro de anatomía dónde lo importante es la distribución de la función y no la topografía del nervio? El mundo al revés. Hartos de ver los mapas del cerebro y no teníamos claros los mapas de la periferia, y si los teníamos era sin comprender para que hacía falta conocerlos.
Si, si. Habéis entendido bien: de cada nervio, en su territorio, el punto más distal, el más proximal, el más medial y el más lateral. Y el punto mágico el 5º punto la zona autónoma, ese territorio de piel que hablaba con un solo nervio que no recibía inervación de nadie más. De este fantástico trabajo Claude hizo un atlas que permitía traducir una sensación dolorosa de un territorio a una lesión de nervio con nombre y apellidos, ya sabíamos el qué, el dónde ahora nos estaba dando el quién.
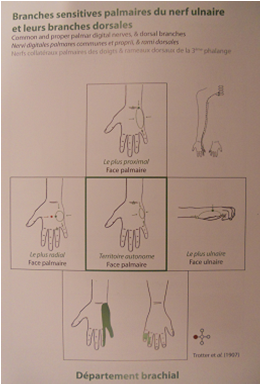
En el seminario anterior vi a un paciente con dolor en mano que lo trataba con estímulos cutáneos en la zona lumbar, no era locura, mejoraba en una evaluación que no podía falsearse. Antes del 2º curso no entendía nada, pero en ese momento con esos detalles todo tomaba forma. Ahora sí!!! En mi mente se iniciaban las sinapsis, empezaba a tejer la red de territorios nerviosos
La comprensión de esta nueva anatomía tomaba cuerpo en los siguientes puntos del curso, la estructuración del tratamiento se debía hacer según una progresión anatómica del sistema nervioso periférico.
Que felicidad el ver que un ente como el dolor, amorfo, invisible y antipático me lo devolvían como un regalo: envuelto, organizado y comprensible para una mente básica, sencilla y testosterónica como la mía. Hay cuánta razón tenían mis maestros “lo principal es la anatomía y el resto sólo son técnicas” me decía Michèl Dufour.
De vuelta a casa, con mi nuevo atlas!!! Pequeña joya de aspecto inofensivo, y formato sencillo, tan importante como el libro rojo del dolor miofascial de Travell y Simons que todos los gatillistas conocemos. Tenía un nuevo juguete unos nuevos mapas del dolor a aprender y comprender.
por Ermengol Punsola | Nov 21, 2012 | tratamientos
Tardé un año antes de hacer el segundo curso de Somatosensorial, en ese tiempo pude usarlo en contadas ocasiones, ya que estos pacientes no son de esos que uno vea en una consulta privada de fisioterapia. De vez en cuando pero me iban llegando pacientes con traumatismos en la mano con alguna zona de dolor cutáneo. Aprovechaba para sacar mi colección de 20 pelos, los estesiógrafos, y medía. Con el tiempo empecé a prepara toda la documentación necesaria para poder realizar el método de correctamente y de manera fiel a lo que el autor proponía, ( para poder ser críticos con un método hay que aplicarlo a raja tabla, esperar y ver).
No fue hasta el 2009 que realmente pude tratar a mi primer paciente con un cuadro de alodinia claro. Era una chica que había tenido una lesión del nervio radial post fractura de humero. La paciente llegó a los 8 meses de la lesión con una re inervación completa pero con persistencia de molestias y dolores profundos así como una parestesia de antebrazo y mano cara posterior.
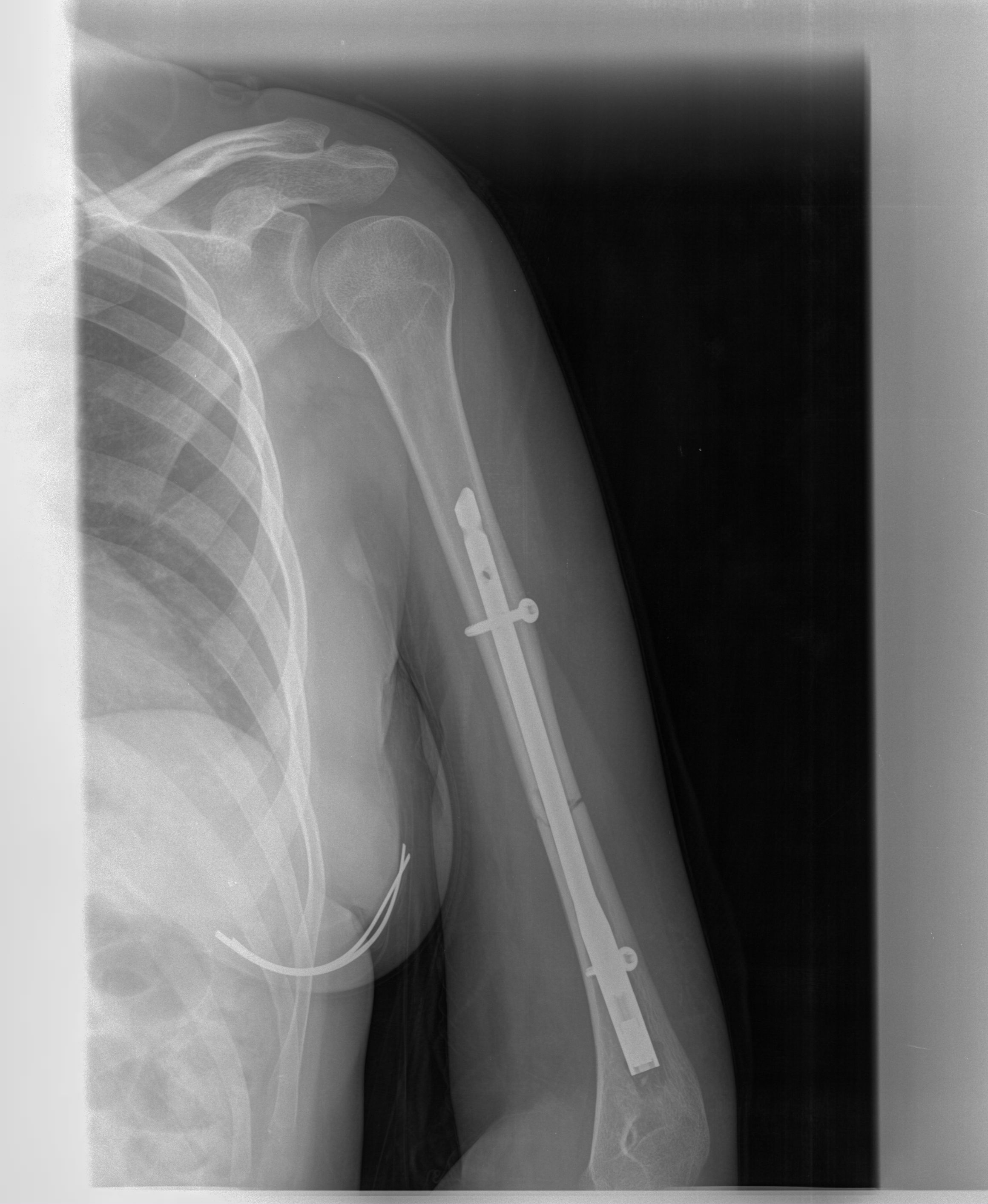
Dicha paciente presentaba unas secuelas importantes, especialmente en formato de rigidez de la mano, dolor intermitente profundo en antebrazo y mano y hombro congelado (SDRC tipo 2 en fase fria). Cada vez que le movía generaba una tirantez profunda que dificultaba mucho el tratamiento. Le ofrecian operar y ella no queria.
A los 4 meses de tratar la mano rígida, un día decidí trabajar sobre el músculo haciendo un buen masaje de antebrazo para relajar la tirantez. La paciente refería algunas molestias pero al día siguiente me llamó diciendo que la piel le volvía a quemar como antes, … se encendió otra vez el fuego de su antebrazo… Al reexplorar a los 2 días y observé que la zona hipoestésica se había transformado en una zona de dolor cutáneo importante, era una alodinia!!! Asustado por mis recuerdos de antaño pero con ganas de revertir el tema recordé a Claude diciéndome esto quita el dolor… me tiré a la piscina.
Empecé mi evaluación. Describimos la zona de dolor, lo cuantificamos y en principio si todo iva bien en 2 meses el dolor debería desaparecer el dolor, el único trabajo a hacer era estimular la piel en la zona NO dolorosa y progresar según la evolución.
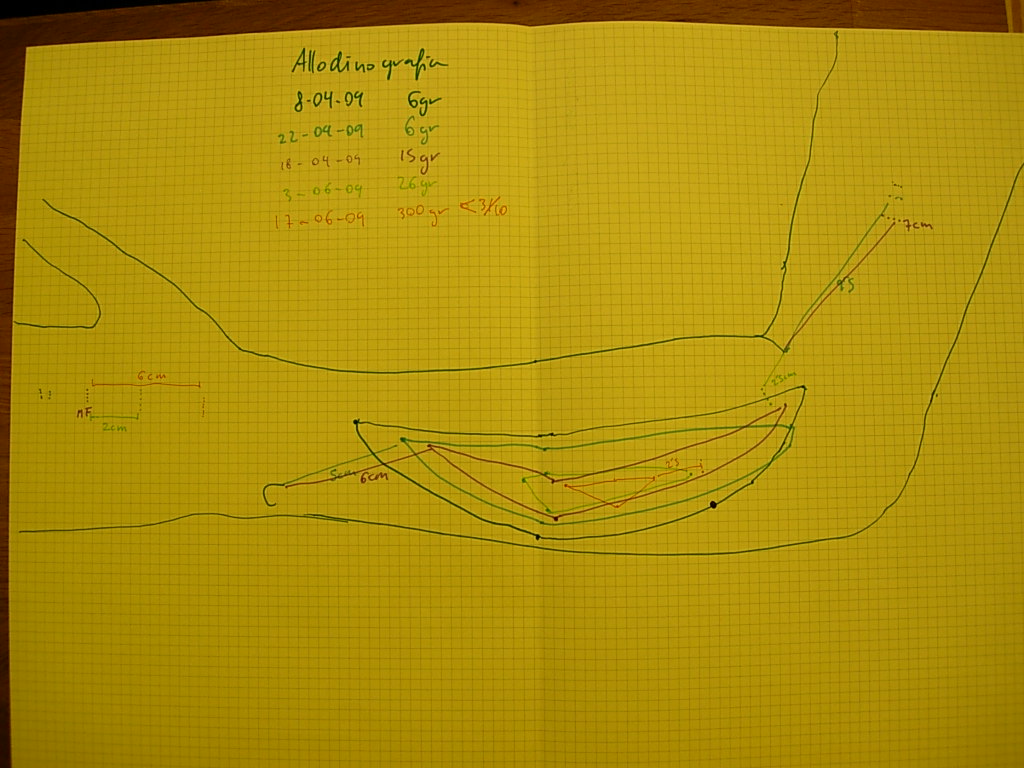
Efectivamente al cabo de 2 meses el dolor alodínico había desaparecido de la piel (para mi alivio), pero no tan solo sucedió esto, si no que los dolores profundos y la tirantez también se fueron en ese periodo. Fue a partir de entonces que el tratamiento de la rigidez fue un paseillo y empezó a mejorar de manera estable. Conseguimos una fantástica movilidad y autonomía.

Era verdad, Claude no me engañó!!! No tan solo podíamos mapear el dolor sino que podíamos establecer un pronóstico sobre cómo y cuando el dolor podría desaparecer. Si eso era cierto esa herramienta era la hostia!!! Mi cerebro de fisio, mecanicista hasta entonces, empezó a buscar, estaba sediento de explicación y de justificación.
En ese periodo la norma era visitar pacientes que padecían problemas relacionados con el sistema nervioso pero sin sintomatología establecida, a pesar de mi experiencia con la metodología aún no controlaba sus indicaciones y yo continuaba con mis técnicas de toda la vida y para el SNP, la neurodinámia. Anteriormente había tenido algún desengaño en este campo ya que aplicando técnicas suaves había provocado respuestas dolorosas en el paciente que me habían obligado a evitar este tipo de abordaje y que no lograba entender. Un día después de tratar la interface de un cubital sintomático vi que en una paciente el dolor aumentó durante 5 días. Ahí por primera vez viví en directo el mecanismo de mecano sensibilización: cuando el nervio estaba irritado cualquier intento de hacerlo entrar en razón podía generar esos síntomas. Ahora si lo vi claro, esa era la fase previa de la aparición del dolor neuropático que se podía acabar transformando en esa alodinia. PELIGRO!!!

Al comentarlo con un compañero de la universidad, Carles Santapau tan experto como modesto, me dijo “al final lo importante es trabajar sobre la interface, déjale paso y ya se moverá”. En ese punto, por mis adentros mi vocecita me decía “y si se enfada, es que está muy irritable”. Mi opción fue clara : a partir de ese entonces pensé en evitar la movilización neural hasta la remisión completa de los síntomas. Síntomas primero, mecánica después. Debo confesar que respecto a esto desde entonces esta frase se ha convertido en mantra para mi y no he tenido que lamentar ninguna agravación sintomática más!!! ( como dicen en medicina “primum non nocere” primero no hacer daño).
Con la lección aprendida y los pinitos hechos preparaba ya mi viaje para el segundo nivel de rehabilitación somatosensorial, esta vez en Bélgica, “Complicaciones dolorosas 1” que título más sugerente y más real. Anda que no es una complicación el dolor!!!!
(Nota del autor: mis comentarios sobre las técnicas neurodinámicas, no quieren generar ningún tipo de duda ni generar debate sobre su eficacia. En cambio sí que quieren poner el toque de atención en que su aplicación no está exenta de riesgos. Banalizar su aplicación tratando un nervio sólo como elemento mecánico es excesivamente parcial. Se debe siempre tener en cuenta su función y disfunción. De otro lado haciendo un ejercicio de autocrítica sirva este texto para evidenciar que hay complicaciones “made in fisioterapia”, yo cometí errores y aprendí de ellos. Permitirme que los comparta con vosotros, al menos me sirvieron para darme cuenta y mejorar mi abordaje terapéutico).
por Ermengol Punsola | Nov 20, 2012 | tratamientos
Estimados compañeros fisiofrikies y afinos. Permitirme que comparta con vosotros en este post uno de los descubrimientos más interesantes que he hecho en los últimos años: La Rehabilitación Somatosensorial. Dejarme pero que antes os situé del porque y el cómo que ha hecho que la descubra y que haya llegado a valorar su importancia.
En mi experiencia laboral he tenido la suerte o la desgracia de estar en una mutua de accidentes laborales, ahí tuve la oportunidad de ver muchísimas manos gestionadas desde un ámbito a menudo más bien monetario que sanitario. Encontré pacientes que sufrían patologías funcionales graves con los que debía establecer u tratamiento exprés para revertir un proceso dañino con todas las letras.

La incapacidad de la fisioterapia para resolver estos casos en el timing marcado llevaba a dichos pacientes a acabar pasando por quirófano para ver si se podía acelerar el proceso. Excepcionalmente salían a delante y más frecuentemente iban empeorando y llegaban a sufrir unos dolores que no llegué a entender: dolores cutáneos que cambiaban de territorio nervioso, que se expandían y que acababan provocando cuadros complejos INTOCABLES. Lo probé todo a mi alcance, ferulaje, inmovilización, neurodinámica, puntos gatillos, … nunca conseguí resolver ninguno de ellos, sólo en algunos casos simplemente mitigar el dolor. Tuve que presenciar el abordaje medicamentoso, con neurontin o lyrica que provocaban cuadros de “borrachera” muy mal tolerados por los pacientes. Me confieso ampliamente superado por dichas patologías y recuerdo perfectamente los nombres de todos los pacientes: Rosa, Viky, Montse … quienes desde entonces siempre más me han acompañado.

A pesar de no tener la solución tenía la sensación que había algo equivocado en dicho abordaje. Finalmente mi desacuerdo con estos tratamientos invasivos me llevaron a abandonar ese ámbito de trabajo.
Simultáneamente a que sucedía esto en mi vida profesional, en mi vida de estudiante buscaba completar mi formación. Siempre había oído hablar de un campo en rehabilitación de la mano : la rehabilitación de la sensibilidad. Un día paseando por Montpellier con tres grandes amigos: Enric, Ricard i Cesc, otros frikies de la fisioterapia, entramos en una librería médica dispuestos a arrasar con la tienda. Allí junto con otros, me compré un libro llamado Manual de la rehabilitación sensitiva. A los dos años empecé a estudiarlo con esmero y reconozco que me costó mucho porque no acababa de entender cuál era su aplicación. Finalmente un buen día del año 2008 después de finalizar mi relación con el mundo de la patología laboral, decidí ir a Suiza a seguir el primer curso de esta formación.

Con más curiosidad que convicción llegué a Fribourg esperando que me explicaran cómo se trataba una pérdida de sensibilidad a pesar de tener el nervio lesionado, en mi cabeza lo veía como algo poco útil pero no podia ser que tantos terapeutas de mano hablando de esto estuvieran equivocados. Allí abrí i corazón a la ilusión del fisio novato dispuesto a dejarse sorprender por lo que fuera.
En ese primer curso me hablaron de hipoestesia y alodinia y me mostraron la absurdidad de conceptos como la hiperestesia (está caro, como vas a tener más sensibilidad si el nervio está lesionado). Hicímos mucho test con aparatos caros : unos estesiógrafos, les llamaban, que eran una colección de pelos a 600 euracos, y un aparato de vibraciones a 3000… “Esto es para el primer mundo” me deje yo por mis adentros. Estuvimos aprendiendo a evaluar, era complejo y laborioso pero imprescindible decían. Uno de los días del curso, en el programa estaba previsto el asistir a los tratamientos con pacientes, y ese día algo pasó muy importante en mi vida profesional!!!
El principio de la sesión consistía en hablar con el paciente sobre su dolor, crear una escala consensuada para poder saber que era dolor y que no, todo basado en las experiencias propias del paciente. Era como leer las normas de juego. En estas instrucciones no se obviaba nada, ni la vivencia personal que ese dolor suponía para el paciente, el de su entorno, la relación con el equipo médico, …..
Una vez finalizada esta parte, con la precisión de un reloj Suizo, Claude Spicher sujetaba sus estesiógrafos en una mano, se sentaba delante del paciente sufriendo dolores de más de 60 puntos en el Mc Gill, y mientras hablaba con voz amable y mucha paciencia con el paciente, con la otra mano iva tocando la piel del paciente. Iba mapeando el dolor en un papel. Progresivamente como quien le tira un bote de pintura al hombre invisible iba apareciendo un mapa del dolor del cuerpo del paciente, milímetro a milímetro iba estableciendo todas las zonas afectadas por el dolor.
En ese día Claude me explicó el fenómeno del desbordamiento del dolor, como quien habla de un rio Claude con sus manos dibujaba en el aire ese dolor que conquistaba el cuerpo del paciente. En ese momento mi capacidad de comprensión estaba ampliamente superada. Pero algo por mis adentros me decía que dentro de esa incomprensión había algo de muy real, algo que mi mente se le escapaba pero que mis ojos habían visto.
Esos pacientes eran como los míos, esos que nunca dejaron de serlo, esos que a pesar de darles el alta te los llevas contigo siempre por qué no has sabido resolver: En ese momento como en la peli de Ghost, tenía a Viky, y Rosa sentadas a mi lado, mirándome y diciéndome “ ves Vicenç, no nos lo inventamos, nuestro dolor existe”. Un escalofrío recorrió toda mi espalda al acabar la tarde. De vuelta al hotel me paré en una cafetería, el café me duró media hora, i mareado de dar vueltas con la cucharilla. “Será verdad que esto se trata?” me preguntaba.

El día siguiente fue aún mejor!!! Viendo a Calude otra vez me dijo hoy haremos el “arc en ciel des douleurs” el arco iris del dolor… me sonó super Hippie, me lo mirava, de lejos, greñas, pelo largo, vestido de naranja: Buahhh se le va la olla!!!! (las resistencias salieron a flote) . Él lejos de leer mi pensamiento, volvió a coger sus estesiógrafos, empezó a evaluar el dolor del paciente pero esta vez en un solo punto. Cambiando de estesiógrafo cada vez hasta que el paciente dijo STOP.

Como quien mira el cielo para saber qué tiempo hará esa tarde, Claude se giró hacia el paciente y después hacia mí y, con voz suave dijo: faltan 4 meses para que desaparezca el dolor. Mis ojos cayeron al suelo. Mi cerebro ya no cabia en la cabeza. Esto ya superó mis expectativas y me dejó fuera de juego y me creo resistencias “full equipe”. Me estaba tomando el pelo? Cómo podía saber eso? Y el nervio? Porque no lo movía como me habían enseñado a mi?
Ese mismo día volvía a casa, el día siguiente ya había encargado los estesiógrafos.
por Ermengol Punsola | Nov 8, 2012 | notícias
El sábado 3 de noviembre nos reunimos en Valencia más de 220 profesionales de la fisioterapia para compartir una jornada de fisioterapia en estado puro. 4 cabezas de turcoen el estrado, predispuestos a saltar a escena a enfrentarse a la realidad. Debían proceder a visitar a un paciente que no conocían para establecer un diagnóstico y el tratamiento adecuado.
Cada uno de los ponentes debía de argumentar una de las técnicas para ellos principal y abordar al paciente de dicha manera. La valentía de los ponentes quedaba protegida por su base amplia de conocimientos y pasión por la fisioterapia. A la suerte quedaban ligados los gajes del directo.
Entorno excelente, ilusión en la puerta y en las gradas, muy buen ambiente, saludos y desvirtualizaciones. El momento era ideal. Se levantó el telón y GO!!
El primer ponente Pepe Guillart. Tuvo la suerte del principiante en 3NFSR, fisioterapeuta de Mckenzie con paciente coma anillo al dedo, marco teórico y características del paciente ideales. Pudo poner en práctica todo lo que expuso, el paciente obtuvo una mejora sustancial en una sola sesión. Con sencillez, precisión y mucho talante: Un pleno al 10.
El segundo ponente Ivan Benasar se enfrentó a un paciente tratamiento resistente con currículum de visita a diferentes terapeutas incluido. Debía presentar terapia a través del movimiento y encalló en una larga exploración de la estática y la postura, “murió con los pantalones puestos”. El hecho que intentara abordar su ponencia como una conferencia y no como una sesión le jugó mala pasada. Sus pensamientos en voz alta lejos de aclarar los conceptos influyeron en una mayor confusión y dificultad de pillar el procedimiento. Al final obtuvo 2 horas de ponencia dificultosa que no hicieron justicia a sus capacidades como profesional.
El tercer ponente Carlos Rodriguez, hizo una puesta en escena de 5 estrellas, si bien el presentaba el uso de la neurodinámica en pacientes neurológicos, este detallé estuvo presente pero no fue el elemento más destacado en su “ponencia” para no llamarlo “performance”. Paciente y terapeuta se fundieron en un baile amable, afable y lleno de contenido. Como cuando Superman se calza el traje, Carlos se transformó en un guía ideal para un paciente muy voluntarioso y entregado a una sesión en público. Con él tuvimos a ese fisioterapeuta que todos hemos vivido en un dia de inspiración. Trabajo exigente, intenso pero atento, con mucho respeto con contacto constante y respetuoso. Nos dejó a todos la sensación que la fisioterapia es una profesión digna de subir al escenario para mostrar todo su arte.
El último ponente, Júlio Hernandez tuvo la desgracia de encontrarse a un paciente que no le dejó nada fácil la tarea, con dicha paciente el tratamiento Julio no tenía cabida. La terapia manual clínica por excelencia, se topó de cara con uno de los huesos más duros de roer para nuestros centros de fisioterapia: el dolor neuropático. Esta última ponencia generó incomodidad colectiva por el hecho de escenificar en directo una de esas sesiones que nadie desea, la del paciente que acaba la sesión peor que la ha empezado. Puestos a ver el medio vaso lleno, gracias a esta sesión los asistentes nos pudimos ir a casa a sabiendas que los grandes también tiene que picar piedra, que no podemos tratar a todos los pacientes con fisioterapia convencional o terapia manual, que hay que saber derivar, y que aún nos queda mucho trabajo por delante.
Estas jornadas por tanto mostraron nuestra profesión en todas las escenas, los que van bien, los que hay que mirarse más de una vez, los que fluyen, y los que te llevas a casa en formato “marron”. Un reto de jornada que todos los ponentes enfrentaron con profesionalidad, valentía y mucho “savoir faire”
El hecho de partir de abanderarse en una técnica antes de cadapaciente supuso un hándicap claro en el momento de abordar las sesiones ya que como nos sucede a menudo a los fisios requerimos de la capacidad de adaptación a cada paciente y sesión. Esto llevó a más de uno a momentos de estrés y tensión que o supieron resolver con mucho arte o que bien les acabó llevando a un terreno pantanoso y incierto. Vaya lo que nos pasa a todos los profesionales de la fisioterapia si no a diario semanalmente. A plantear en otras ocasiones dejar los marcos teóricos para el final como explicación de lo sucedido en vez de aprisionar al terapeuta en un supuesto marco teórico que le lleva a un paseo por un desfiladero conceptual dificultando la fluidez necesaria de la sesión. Una última sugerencia para otras ocasiones: que alguno de los ponentes sea mujer.
Para acabar desearía dar las gracias a todos los ponentes para prestarse a tan difícil cometido y por aguantar ahí arriba a pesar de las dificultades, felicidades a todos. Gracias a los organizadores por su genialidad al parir este proyecto y ser capaces de llevar-lo a buen puerto. Gracias a los asistentes la verdadera alma del proyecto 2.0
por Ermengol Punsola | Oct 10, 2012 | tratamientos
La artrosis de la base del pulgar es una patología muy frecuente que sufrirá prácticamente un 35% de la población femenina y un 10% de la masculina después de los 45 años. Este tipo de lesión, no es una enfermedad sino que es un desgaste consecuencia del uso excesivo del pulgar y sobre todo al darse en una posición incorrecta.
Su exceso de uso no sólo depende del número de maniobras que realizamos í del peso que manipulamos si no del tamaño de los objetos con que trabajamos y su material. Así contra más pequeño es el objeto y más resbaladizo sea (metal, plástico) más fuerza requeríamos para poder sujetarlo. De esta manera es fácil de entender que manipular un objeto como una aguja de coser es costoso por su tamaño y por ser metálica, esto requerirá mucha más fuerza para sujetarla y hacer un uso adecuado de ella.
Está demostrado que por cada kilogramo de fuerza que ejercemos en la pulpa del pulgar con el índice se genera una compresión de la articulación de la base del pulgar de aproximadamente 12 kilogramos. Por lo tanto si una fuerza máxima del pulgar puede ejercer unos 10kg significa que en su base estarán pasando alrededor de 120quilograms.
Si tenemos en cuenta la gran cantidad de acciones que actualmente se llevan a cabo con el pulgar teniendo en cuenta el envejecimiento progresivo de la población mundial es evidente que este tipo de patología de desgaste cada vez tengan más importancia en la población mundial.
Para poder tratar correctamente esta patología hay que tomar conciencia de cuál es el proceso de desgaste, porque se produce y qué hacer para intervenir y mejorarlo.
Uno de los motivos más aceptados como origen de la artrosis del pulgar es la inestabilidad de su base, esta inestabilidad puede hacer que progresivamente esta se vaya luxando hasta terminar generando un desgaste en las pocas zonas de contacto entre los 2 componentes óseos y otra zona de desgaste debido a la cizalla que genera la subluxación repetitiva.
Estudios presentados en el año 2001 demuestran que la posición del pulgar no depende exclusivamente de la colocación de la base sino que la colocación de la articulación metacarpofalángica (la central del pulgar) también puede intervenir negativamente en este proceso.
En este punto los últimos trabajos de investigación que hemos realizado en el Centro de Fisioterapia Punsola, junto con la Escuela Universitaria de Fisioterapia Gimbernat hemos detectado que algunas personas jóvenes, debido a una incapacidad de hacer una prensión estable con el pulgar generan patrones de movimiento que pueden favorecer el desgaste de la articulación.
Después de trabajar con diferentes pacientes que sufrían dolor en el pulgar utilizando esta hipótesis y obtener resultados bastante satisfactorios, hemos decidido este año 2012-2013 realizó un ensayo clínico para poder demostrar nuestras teorías.
Por este motivo nos disponemos a iniciar este estudio con el máximo de población que padezca dolor de pulgar. Por esta razón hacemos un llamamiento a toda la gente que sufra de este tipo de molestia y que quiera colaborar en nuestro estudio para que venga a visitarse en nuestro centro. Todos aquellos pacientes que quieran formar parte del estudio tendrán un descuento del 50% en todo el proceso de tratamiento: ferulaje, consejos ergonómicos, terapia manual, y ejercicios de re programación motora.
esperamos vuestra inestimable colaboración!
por Ermengol Punsola | Oct 3, 2012 | notícias
Cuando piensas que la asistencia de calidad no es un lujo si no que debe de ser una obligación, cuando piensas que la formación y la auto exigencia deben ser las bases para poder trabajar en el mundo de la salud, cuando crees que la información para mejorar debería ser accesible al mundo, hechas en falta que esto no suceda siempre. Por estos motivos juntamente con Saara (la presidenta de la asociación finlandesa de terapia de mano) pensamos que podíamos organizar un congreso -no congreso para poder hacer realidad todas esas cosas que echábamos en falta.
La preparación fue dura pero la ilusión de que funcionara era aún mayor, buscar un sitio económico y de calidad fue la clave. La casa de can Rigol nos acogió de la mejor manera posible, un lugar limpio, bonito, cómodo, atento, con buena comida,… era el marco ideal que necesitábamos.
El siguiente punto fue el programa científico, el tema de partida era la muñeca, esa articulación que aparentemente no hace nada pero que es la acompañante de lujo para la función de la mano. Necesitábamos ponentes que dieran una buena entrada al congreso, sabíamos que el Dr Garcia-Elias uno de los mayores expertos en cirugía de la muñeca y uno de nuestros mejores padrinos para AETEMA podía hacharnos una mano. Casualidad, sólo podía venir al inicio de las jornadas, cuando me lo dijo automáticamente pensé: que mejor entrada para el congreso que esta?, esto será empezar con caballo ganador!!!…
El resto de ponentes queríamos que fueran principalmente los propios participantes, creíamos firmemente que podíamos encontrar gente con muchas ganas de aprender y compartir, y dispuestos a generar un buen trabajo con calidad científica. Pensábamos en mesas redondas con especial hincapié en la discusión, las ponencias no serian más que la manera de calentar los motores. Con esto conseguimos un programa de lujo: mesa redonda sobre control motor de muñeca, otra sobre dolor y epicondilalgia, función, rigidez, …. talleres de ferulaje.
Al ver que todo salía, pusimos en marcha directamente la máquina de soñar: podríamos encontrar algún médico con ganas de prestarse a una sesión de diálogo con fisios y terapeutas ocupacionales? efectivamente la Dra Mireia Esplugas una eterna curiosa de los aspectos de la mano y reciente twittera y el Dr Alex Lluch otro cirujano joven con muchas cartas y mucha humildad nos dijeron que sí!!!
En este proceso vimos que las inscripciones iban en aumento, muchos más nacionales que internacionales (contrariamente a lo que esperábamos), la mayoría no los conocíamos pero su energía y ilusión desbordaba a través de twitter. Que emoción
Finalmente para acabar el pastel con cereza nos vino Bart de Holanda y Ilária de Italia, que dieron su contrapunto de experiencia y aportaron diversidad al congreso. Pero en referencia a ellos aportaron la necesidad de darles acceso rompiendo fronteras idiomáticas y generando la necesidad de ser abiertos a otras culturas y experiencias.
Y llegó el día, la gente llegó todo sucedió como habíamos pensado la gente disfrutó de lo más, tomó conciencia de la necesidad de especializarse, de trabajar para la calidad, vimos que hablar directamente con los cirujanos es posible, y un sin fin de cosas positivas. pero lo mejor de lo mejor la actitud de «todos» los participantes y ponentes, que maravilla de disposición, de retransmisión, que ambientazo.
Al día siguiente al acabar una sensación: fatiga y felicidad por haber hecho un sueño realidad.
GRACIAS A TODOS LOS HANDFUNEROS, con esta experiencia positivísima no dudéis que entre TODOS lo haremos posible otra vez.
por Ermengol Punsola | Sep 26, 2012 | tratamientos
Cuando acabé la universidad y empecé a trabajar, intenté montar consulta en casa, colgué cartelitos en el barrio y me senté a esperar. A los 2 días me llamó un hombre que me pidió un masaje en la espalda. Yo, con mi orgullo tocado, le dije que yo era fisioterapeuta, que valoraría el caso y que yo decidiría lo que había que hacer. Le di la hora y esperé… el paciente nunca vino!!
A los años fui a formarme a Francia (feliz el día que estaba en el tren) y ahí tuve la suerte de conocer a Michel Dufour, uno de los fisioterapeutas más excelentes que he conocido que, además de enseñarme que la fisioterapia es un arte, aprendí de él los secretos de la anatomía funcional (él es profesor de anatomía de la Facultad de Medicina de París), y después de traducir uno de sus libros y entrar en su universo docente a través de su escritura, descubrí cuán importante es la pedagogía de la anatomía y quise aprender más con él.
Buscando sus cursos, de un profesor tan excelente esperaba que fueran sobre técnicas con nombre propio o copy right (lo podría haber hecho) pero, para mi sorpresa, vi que su curso era: «masaje y movilizaciones tisulares». Se me quedó cara bobo al ver eso.
Conociendo al autor aposté por ir: como curso de masaje esperaba ver el detalle técnico de las maniobras de amasamiento y petrisage…. Mi sorpresa más que grata (por no llamarlo revelación) fue cuando delante mío Michel empezó a explicar cómo acceder a los diferentes planos musculares según la zona que se tratara, separar vientres, buscar su recorrido, trabajar con los tendones, ayudarte de las contracciones para mejorar su movimiento en el espacio, y así un sin fin de maniobras para hacer disección con los dedos de todo el aparato locomotor y visceral.
A los años me fui a la India y estuve en un pueblecito llamado Pushkar donde pasé una semana. Allí conocí a un masajista ayurveda a quien le pedí una sesión para relajarme. Al tumbarme en la camilla para iniciar el tratamiento, en seguida me di cuenta que el masajista al poner las manos encima de mi cuerpo las dejaba fluir hasta encontrar todos y cada uno de mis puntos endurecidos, los encontraba y los trataba. Nunca en mi vida noté sobre mis músculos unas manos tan inteligentes. No sé si sabía de anatomía pero fue una de las sesiones de terapia manual más resolutivas que he tenido en mi vida (repetí cada día de mi estancia en Pushkar!!!!)
Desde ese viaje, cada día de mi vida profesional la he dedicado a moldear el cuerpo de mis pacientes con mis manos, buscando los nudos, las zonas endurecidas, las zonas hinchadas o doloridas, palpando los volúmenes y texturas (no se aceptan malas interpretaciones)…. Y todo ello me ha generado unos conocimientos anatómicos cada vez mejores.
Un día estando en la universidad, al ver a mis alumnos trabajar, vi manos rígidas e incómodas sobre la piel, faltas de fluidez. Al acercarme les pregunté que les pasaba y contestaron:»es que no encuentro el Extensor Radial Corto de la Muñeca», ese día lo vi claro: estaban buscando algo a partir de la imagen que tenían en su cabeza! No partían de sus sensaciones sino de su mente! NO SABÍAN MASAJEAR
Este verano leí un post (no recuerdo en qué blog) que hablaba de la necesidad de aprovechar el subidón de la moda del kinesiotape para dar volada a la profesión de la fisioterapia ( y no le faltaba razón). Desde entonces no dejo de ver denuncias de que confunden al fisioterapeuta con un masajista o que el masaje no es fisioterapia…
La realidad es que a una persona de edad le preguntas qué es un fisio e igual no lo sabe pero un masajista sí. Es una labor que hace miles de años que existe y aún no ha desaparecido, por algo será. El mal uso que se ha hecho de este nombre para hablar de anuncios de «citas » en los clasificados y el intento de algunos profesionales no cualificados de usarlo con fines terapéuticos cuando no son profesionales de la salud, probablemente han influido negativamente en nuestra actitud profesional hacia el masaje y esto es un gran error.
Copiado del wikipedia:
Uno de los primeros registros de la palabra masaje y de la descripción de su uso, se ha encontrado recientemente en unos textos provenientes de la Antigua Mesopotamia. Escritos en Sumerio y Acadio titulados «Mushu´u» (masajes, en castellano). Según estos estudios publicados en marzo de 2007 por Barbara Böck, filóloga del Consejo Superior de Investigaciones Científicas (CSIC), los antiguos Sumerios practicaban masajes hace ya 4000 años. Y data el inicio (documentado) del tratamiento por masaje en esa época. Por otra parte, en los escritos médicos de la India antigua, y los libros del Ayurveda se conoce como «Champooinig», traducido por los ingleses como «shampoing», que ha derivado en la palabra champú usada inicialmente para designar el lavado de cabeza. En Grecia Hipócrates de Cos (460-380 a.n.e.) utilizaba el termino anatripsís, que equivale a frote; y lo denominaron masso, que significa amasar, o dar masaje. Más adelante se tradujo al latín como frictio, cuyo significado es fricción o frote y, así ha llegado la denominación masaje hasta nuestros días, conservado en las características lingüísticas propias de cada región.
Si los fisios que leéis esto no sois capaces de reconocer vuestro gesto y asumir que:» sí, también somos masajistas», que sepáis que estáis abandonando una de nuestras principales herramientas: teniendo en cuenta que hoy en día no hay nada nuevo, que hay demasiadas técnicas con nombre propio que al fin y al cabo son terapia manual, ¿por qué no aceptamos que es otra manera de decir masaje, que al final es lo que es? ¿Y si nos quitan esto, que nos queda? Ya os lo digo yo: NADA
por Ermengol Punsola | Sep 20, 2012 | tratamientos
Por enésimo año entro en crisis al iniciar las clases de segundo de fisioterapia. En medio de la clase, mientras intento explicar con todo lujo de detalles que aparecen retracciones colapsos y adherencias como elemento limitador del movimiento, me salta un alumno de clase con la frase : «como hay que hecer para ROMPER las adherencias?»
En este punto tengo que cofesar que literalment entro en crisis, por muchas razones de las que alguans de ellas ya no són poéticas si no épicas: Romper no suena a terapéutico coño!!! ….. ( respiro hondo), Hay que ir a la universdad para saber que la palabra romper no tiene nada de curativo,… mi hijo de 4 años quando digo romper baja la cabeza y sube la mirada, mientras piensa: que no me lie un pollo!!!… él lo entiende!!!! pués quien coño ha explicado al estudiante que HAY QUE ROMPER ALGO?
La eterna sensación cuando oigo esto es que el alumno imagina dicha «adherencia» como algo físico, palpable como quien mira un libro de Netter con sus fantásticos dibujos dónde las estructuras tienen cada uno un color…. Cómo se nota que no han ido núnca a la matanza del cerdo o a comprar bitec!!!!!. Mira la carne y di dónde acaba el nervio y empieza el músculo o el tendón, lo sabes? a que no? es como intentar saber dónde empieza el hielo y acaba la nieve… cómo piensas que hay que suponer que serás capaz de romper una estructura de manera selectiva sin encima no haberla ni visto?!???!!!.
Recuerdo un compañero cirujano que un dia me confesó que un dia haciendo una tenolisis llegó al hueso y no habia encontrado el tendón o no lo habia diferenciado… y eso que estava mirando con el microscopio!!!
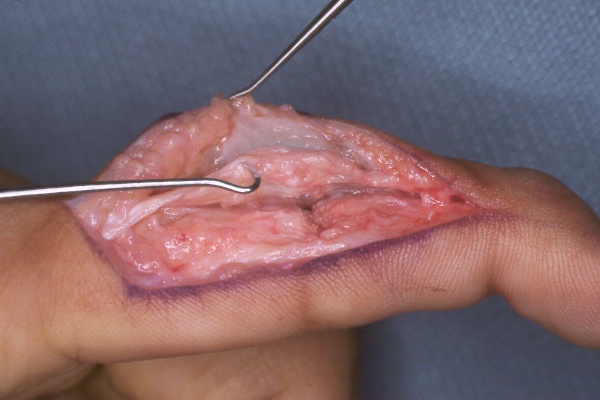
Intentando hacer memoria me di cuenta de la relación de Cyriax con este concepto y me di cuenta que el autor citaba este concepto en referencia a las tendinopatias insercionales y a la fibrosis incluida dentro de las fibras tendinosas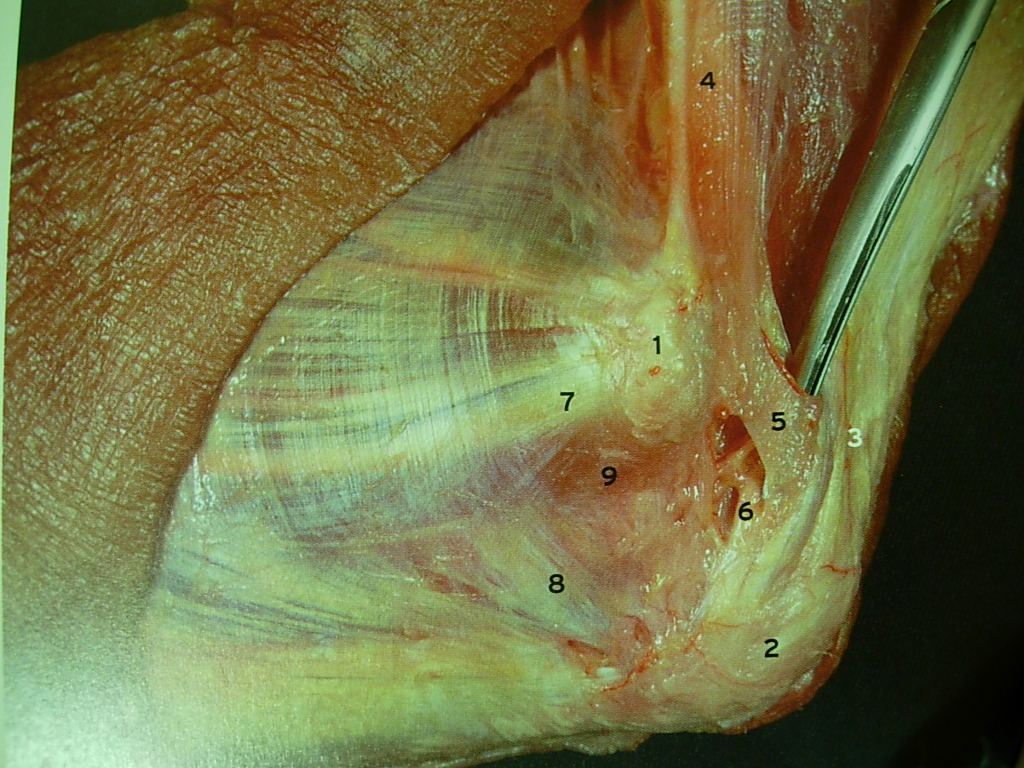
Lo que en ningún caso pretendia es derribar las adherencias macroscópicas y cañeras como encontramos en un posquirúrgico fracasado, con técnicas manuales de masaje transverso!!! El hablaba de las micoro fibras intratendinosas de un endón insercional.
Teneindo en cuenta que el tejdo cicatricial, de colágeno está preparado para resistir a altas tensiones, con maniobras forzadas, que nos hace supone que vamos a ser capaces de vencer esta resistencia?!?! QUE FALTA DE HUMILDAD. Será que nos creemos mejores que la biologia de los tejidos y encima que nos va a salir gratis!!!: Cualquier maniobra forzada comporta respestas colaterales cómo efecto de rompenueces en el cartílago, hueso subcondral, ligamentos, … Evidentemente la rotura comporta automáticamente una nueva cicariz, un traumatismo y a veces una nueva lesión !!! Estamos trabajando con vivos que responden a nuestros actos, por favor!!! Estas maniobras no generen más que aprensión al movimiento al dolor y a la fisioterapia!!!
Por favor los «profesores» que hablen de este concepto con esta frialdad , almenos que por favor tengan la honrradez de dar referencias de lo que afirman o que acepten su error y les digan a los alumnos que se han equivocado. Flaco favor le hacemos a la fisioterapia y a los estudiantes si banalizamos así nuestro trabajo. Si no eliminamos dichos conceptos de la fisioterapia seguiremos siendo considerados unos charlatanes.
Cómo dice mi amigo Marc Lari, salud y fisioterapia
por Ermengol Punsola | Sep 18, 2012 | tratamientos
La palabra síndrome es la que se usa para describir que una patología determinada genera diferentes síntomas. El uso de la palabra síndrome cuando hablamos de lesiones nerviosas no es extraño ya que la afectación de cualquier nervio va a implicar alteraciones de todas las funciones gestionadas por los impulsos que estos nervios transmiten.
El síndrome del túnel carpiano, es uno de esos grandes clásicos que todos conocemos, su frecuencia ha hecho que a menudo se banalice y que diferentes métodos en fisioterapia se llenen la boca hablando de él y consideren que tienen el remedio para esta afectación. La realidad es que su abordaje terapéutico no es tan sencillo ni evidente como parece. Tomar conciencia y evaluar el estado de los tejidos es imprescindible para hacer un buen pronostico y escoger las herramientas adecuadas para su tratamiento.
La sintomatologia principal en el STC es la alteración de la función del nervio mediano. Los síntomas que este acostumbra a generar son hormigueo, alteración de la sensibilidad , alteración motriz, disfunción de la mano de precisión y eventualmente dolor. Si sabemos eso tenemos una parte importante de la información, pero NO estamos delante de un diagnóstico médico preciso ya que otras alteraciones también son capaces de generar esta sintomatología. Para ser precisos en el abordaje terapéutico nos debemos preguntar el : who, what, where, when why and how of the STC.
The who:en primer lugar indicar que este síndrome canalar está claro que afecta al nervio mediano pero que la compresión puede ser egercida por estructuras que han aumentado de volumen y que por ello comprimen al nervio, tenemos pues que asegurarnos que no haya un proceso que esté generando esta compresión. Por otro lado hay que asegurarse que su distribución de sintomatología es la correcta, y no confundirlo con el se me duerme la mano de otros nervios. Usar conceptos de distribución cutánea, test neurodinámicos, tests funcionales pueden ser de inestimable ayuda para diagnosticar correctamente. Requerimos precisión en la detección del tronco nervioso.
 Posición de puesta en tensión del nervio ulnar durante la noche.
Posición de puesta en tensión del nervio ulnar durante la noche.
The What: Una vez descartado que haya elementos patológicos que me ocupen el espacio carpiano ( crepitación, sinovitis, gangliones, …). Podemos centrarnos en el nervio: La electromiografía nos puede dar la información sobre su situación momentánea: leve, moderado, severo… pero estos términos no siempre tienen relación con la sintomatología del paciente. Normalmente consiste en una neuropraxia pero si se mantiene en el tiempo puede generar dificultad en la regeneración y por tanto una sintomatologia más florida, dolor, ….. NO todas las sintomatologías se tratan igual por tanto debemos registrar cualquier información subjetiva ya que puede ser imprescindible. Cómo está el impulso?

The where: Probablemente en el túnel carpiano pero no seguro. Una compresión más proximal provoca sufrimiento del nervio desde el punto de compresión hacia distal y por tanto también seria capaz de dar positivo en un test de phalen o otro test de compresión distal a la zona de compresión. La función queda alterada desde el punto de compresión hacia distal. Importante encontrar el primer punto de compresión. El tinell es una buena herramienta que puede ayudarnos a encontrar la zona de lesiones axonales.
The when: Generalmente la sintomatologia es nocturna, y se relaciona principalmente con posturas mantenidas aunque también puede influir la redistribución de líquidos durante la noche. Eventualmente la sintomatología aparece también durante el dia (hablando por teléfono, conduciendo coche o moto, …). Este Timing de aparición de sintomatología seria indicativo de un sufrimiento nervioso mayor y por tanto de peor pronóstico.

The Why: La neurpraxia acostumbra a venir generada por mecanismos de compresión aunque la tracción puede generar el mismo efecto (double crash syndrome). En algunos casos la lesión puede ser mayor por estar generada por mecanismos repetitivos que impiden la correcta regeneración nerviosa. En estos casos en que la sintomatología tiene un caracter permanente o que progresa, son de indicación terapéutica urgente , o en terapia quizás, o probablemente quirúrgica, según la gravedad
The How: El elemento que puede comprimir es muy diverso pero lo dibidiremos en elementos anatómicos normales o elementos anatómicos patológicos. Los primeros dependerían principalmente de problemas posturales, por ejemplo la flexión de muñeca que genera una compresión por parte de los tendones flexores que són posteriores al nervio y que al flexionar la muñeca comprimen al nervio, la flexión de los dedos seria otro mecanismo, ya que implica la ocupación del túnel carpiano por parte de los lumbricales que se insertan el nos flexores profundos de los dedos. El segundo grupo pueden estar formado por quistes, inflamaciones, tumores, osteofitos, … EN el primer caso la terapia puede ser claramente una opción, en el segundo prácticamente nunca!!!
Imágenes de anatomía quirúrgica de la mano de Manel Llussà
Con esta información:
Nos debemos plantear una hipótesis sobre el elemento lesional, posteriormente debemos valorar el estado del tejido nervioso y su interfase, tener en cuenta la antigüedad de la lesión, su frecuencia, y su intensidad. Puntos previos a tener en cuneta:
1.- Debemos pensar hasta que punto podemos modificar el estado de la interfase y evitar el mecanismo lesional,
2.- si podemos intervenir en el volumen de los tejidos a tratar,
3.- Realmente podemos hacer que esa sintomatología sea reversible? y en cuanto tiempo?
Esta información es imprescindible para informar al paciente. La desinformación aumenta el factor angustia o ansiedad y no es un buen compañero de viaje.
En tanto que fisioterapeutas trabajamos con la biología y no contra ella, por tanto hay que plantearse si nuestros gestos terapéuticos pueden tener efecto sobre las estructuras lesionantes, lesionadas y afectadas y sobretodo en cuanto tiempo. Para plantearse un tratamiento hay que tener claro pués que SI NO CONSIGO EVITAR EL MECANISMO LESIONAL NO VALE LA PENA INICIAR EL TRATAMIENTO. No me sirve de nada hacer terapia manual ni neurodinámica si después el paciente vuelve a dormir con manos cerradas y muñeca en flexión!!! Con lo cual sea cual sea la técnica de tratamiento debemos usar una férula nocturna que evite las posiciones agravantes y a partir de aqui abordar con las técnicas que tengamos más a mano la interfase para mejorar el espacio del nervio. No tenemos herramientas que permitan acelerar el crecimiento nervioso por tanto hay que reevaluar para objetivar mejoras y hay que tener paciencia. Si en un mes no ha habido mejora deberíamos pensar mejor en derivar a cirugia para no tener que ohir «ojalá me hubiese operado antes» por tanto una dosis de humildad también no nos vendria mal!!!
Salud y cuidad a vuestros pacientes
































Recent Comments